Le kératocône
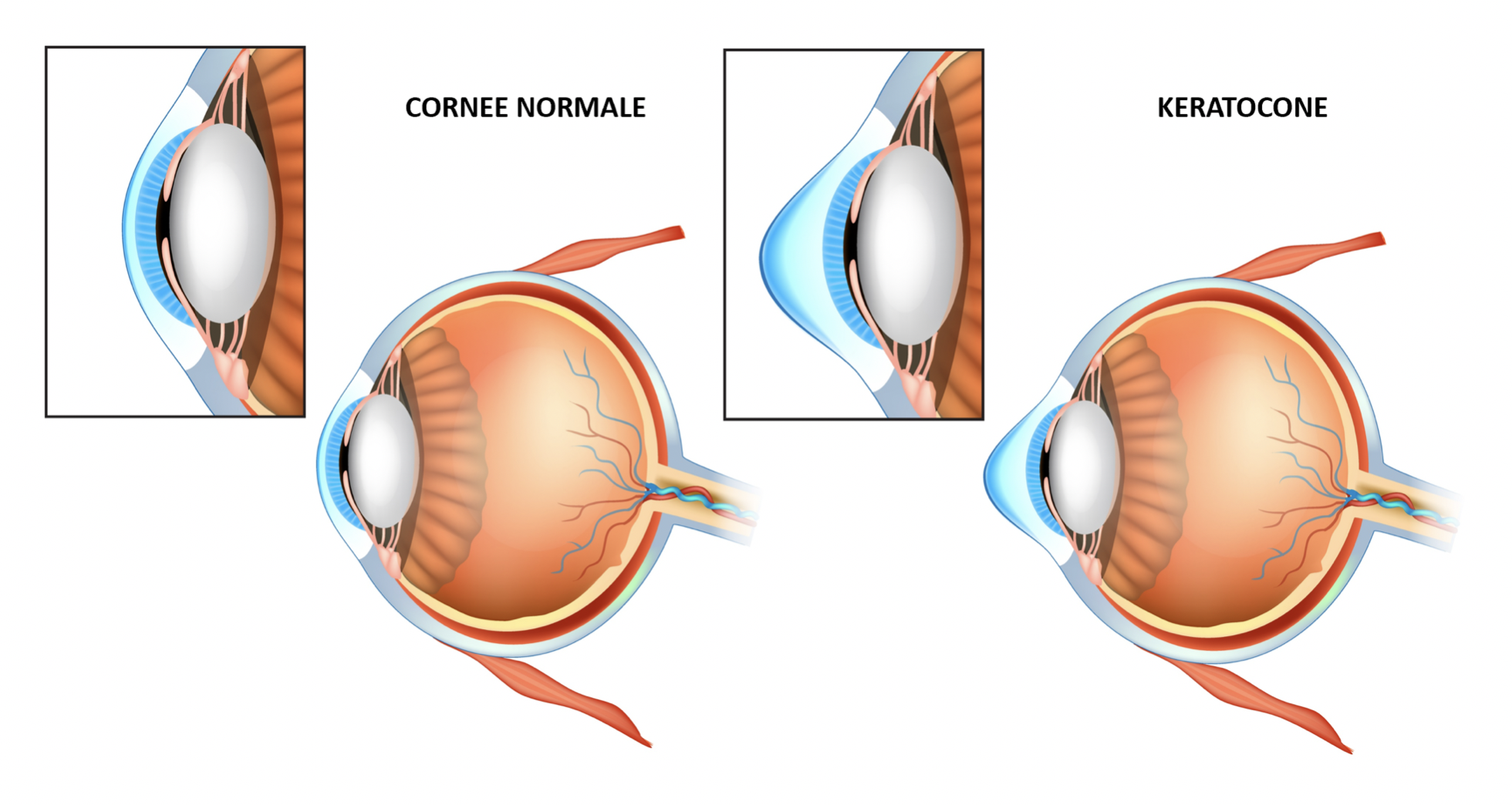
Le kératocône est une une maladie oculaire relativement rare, qui touche la cornée, cette cupule transparente par laquelle la lumière entre dans l’œil pour traverser des milieux transparents avant d’atteindre la rétine. La cornée qui a naturellement une forme sphérique se déforme progressivement pour adopter une forme conique avec une transmission de la lumière qui sera modifiée, et la vision perturbée.
Le kératocône est une maladie dont on ne connait pas l’étiologie précise, sans doute liée à un problème génétique mais sans que cela soit confirmé à l’heure actuelle : on parle d’une pathologie idiopathique, sans cause identifiée. Un contexte familial peut être retrouvé parfois, mais on observe le plus souvent des cas isolés.
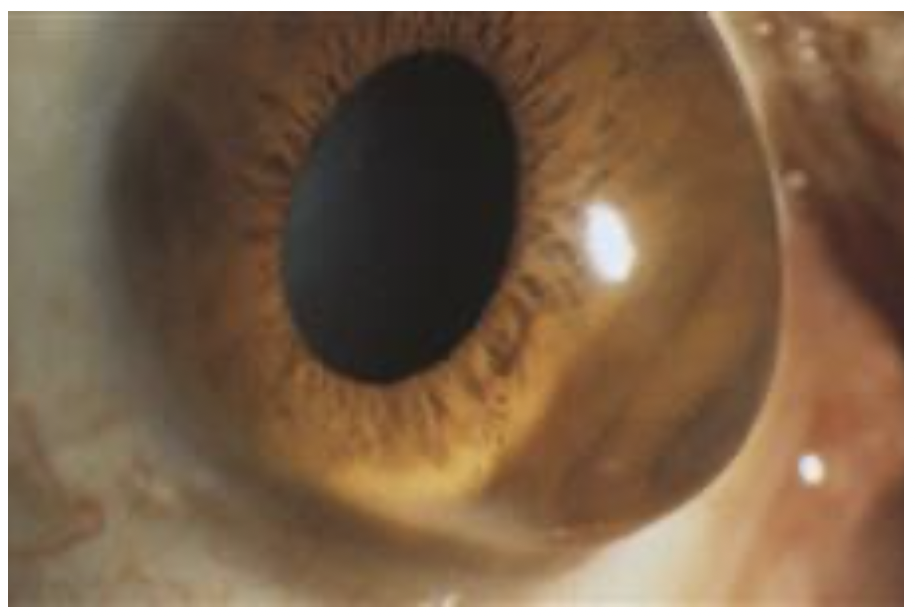
Le kératocône est une pathologie évolutive, qui débute généralement à la puberté. La déformation cornéenne entraîne des modifications de la vision, avec myopie et astigmatisme, défauts visuels qui évolueront avec l’évolution anatomique de la cornée.
On décrit 4 stades (stades d’AMSLER) évolutifs au kératocône :
- Stade 1 : inconfort visuel, baisse de l’acuité et astigmatisme.
- Stade 2 : myopie associée à l’astigmatisme.
- Stade 3 : aggravation des troubles visuels et déformation visible de la cornée.
- Stade 4 : amincissement de la cornée et perte de transparence.

La prise en charge repose sur plusieurs piliers :
On recommande dans tous les cas de ne pas se frotter les yeux : cela peut sembler trivial, mais il semble que cette action puisse aggraver, voire même influencer la survenue d’un kératocône ! Dans le même ordre d’idée, on traitera toute conjonctivite notamment allergique pour éviter toute envie irrépressible de se frotter les yeux.
Les troubles visuels initiaux seront corrigés par des lunettes ; le relais sera pris par des lentilles flexibles qui ont l’avantage de régulariser la surface cornéenne et donc d’optimiser la qualité de vision. Dans le cadre du kératocône, les lentilles de contact sont remboursées par l’assurance maladie obligatoire (sécurité sociale). Il est important de comprendre que les lentilles de contact ne freineront pas l’évolution de la pathologie cornéenne sous-jacente, et si évolution il y a, elles peuvent un jour devenir insuffisantes. Il faudra alors avoir recours à des techniques chirurgicales qui pourront freiner l’évolution péjorative de la déformation cornéenne. Il s’agit de :
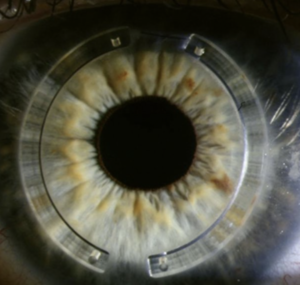
La mise en place d’anneaux intra-cornéens
La mise en place d’anneaux intra-cornéens, qui vont renforcer la cornée et limiter la déformation.
Cette technique se déroule dans un bloc opératoire dédié, le chenal qui accueillera les anneaux est souvent conçu par un laser femtoseconde (le même laser qui permet les découpes cornéennes en chirurgie réfractive).
L’anesthésie est topique par le biais de collyres anesthésiants. Il n’y a pas hospitalisation, cette chirurgie étant réalisée en ambulatoire.
Le cross-linking
Le cross-linking qui est une technique plus récente, indiquée pour limiter l’évolution de la déformation cornéenne, notamment chez les patients jeunes qui évoluent rapidement.
Cette technique consiste à appliquer une solution photo sensible sur la cornée qui sera ensuite exposée à un rayonnement ultra-violet pour obtenir une photopolymérisation des fibres collagène cornéennes : on créée et on renforce les liens entre les fibres collagènes pour optimiser la résistance mécanique de ce tissu.
Ce traitement est réalisé dans une salle dédiée, en ambulatoire, dure environ une heure, avec là encore une anesthésie topique.
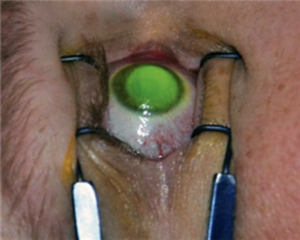
La greffe de cornée
La greffe de cornée sera proposée en dernier recours, aux cas réfractaires ou aux stades les plus avancés. Cette éventualité reste rare, et concerne environ un patient sur 10. Cette chirurgie est plus lourde que les techniques précédentes, peut être réalisée sous anesthésie locale ou générale, nécessite souvent une petite hospitalisation et surtout une surveillance à vie.
Cette technique chirurgicale consiste à remplacer tout ou partie antérieure de la cornée du patient par un greffon de donneur. Les suites opératoires sont le plus souvent simples, mais nécessitent un suivi rapproché du fait du risque de rejet. Moyennant quoi, le taux de succès est important dans le cadre du kératocône et avoisine 95%. La récupération visuelle se fait progressivement et impose souvent en plus le port de verres correcteurs ou de lentilles.
