La DMLA,
La DMLA,
dégénérescence maculaire liée à l’âge
Le reste de la rétine donne des informations sur le champ visuel et la vision périphérique. Ces renseignements permettent de réaliser qu’une personne est dans votre champ de vision, mais ne vous permet pas de l’identifier précisément.
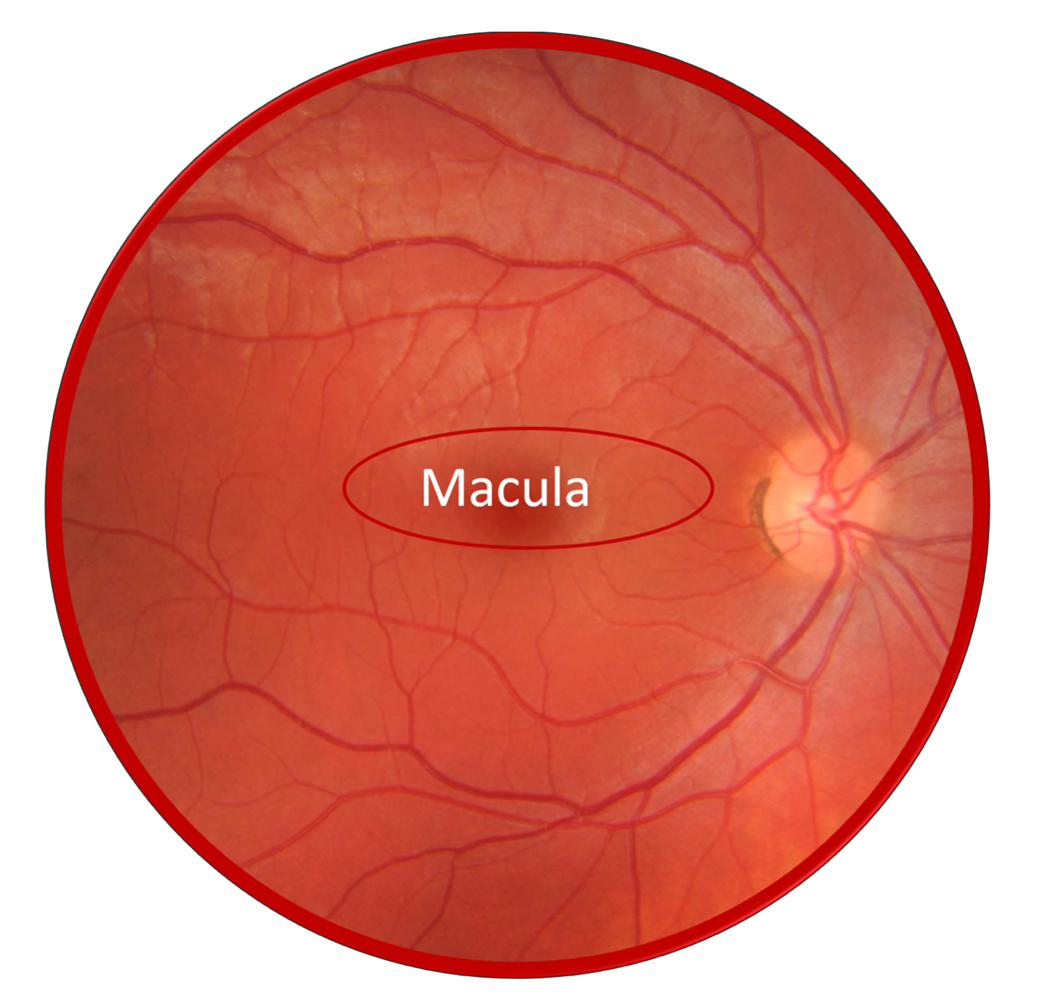
Au niveau du fond d’œil la macula se trouve en temporal de la papille qui est l’émergence du nerf optique au niveau oculaire.
La DMLA fait référence au vieillissement pathologique de la rétine centrale, où les anomalies surviennent au niveau de la macula, zone noble de la rétine où sont concentrées les cellules photo réceptrices, captant l’information visuelle fine et précise.
La DMLA comprend l’ensemble des lésions de la région maculaire, dégénératives, non inflammatoires, acquises, survenant sur un oeil auparavant normal, apparaissant après l’âge de cinquante ans et entraînant une altération de la fonction maculaire et de la vision centrale
Il s’agit d’une cause majeure de baisse d’acuité visuelle dans les pays développés, avec retentissement sur la vision précise, et la qualité de vie. La DMLA n’entraine pas de cécité complète dans la mesure où la rétine périphérique est indemne, le champ visuel est préservé en cas de DMLA isolée.
Cette atteinte centrale rend possible une rééducation, visant à privilégier une zone moins noble de la rétine, pour tenter d’optimiser une vision précise à partir d’une zone rétinienne moins pourvue en photo récepteurs, et d’approcher ainsi le rendu de la vision maculaire.
Le risque de survenue d’une DMLA augmente avec l’âge et touche ainsi 50% des sujets de plus de 80 ans.
Les signes d’alerte au début peuvent être importants : une zone sombre ou exclue au niveau central, les lignes droites peuvent sembler déformées, gondolantes. Les stades débutants passent souvent inaperçus, et les signes fonctionnels surviennent souvent quand le trouble visuel s’installe.
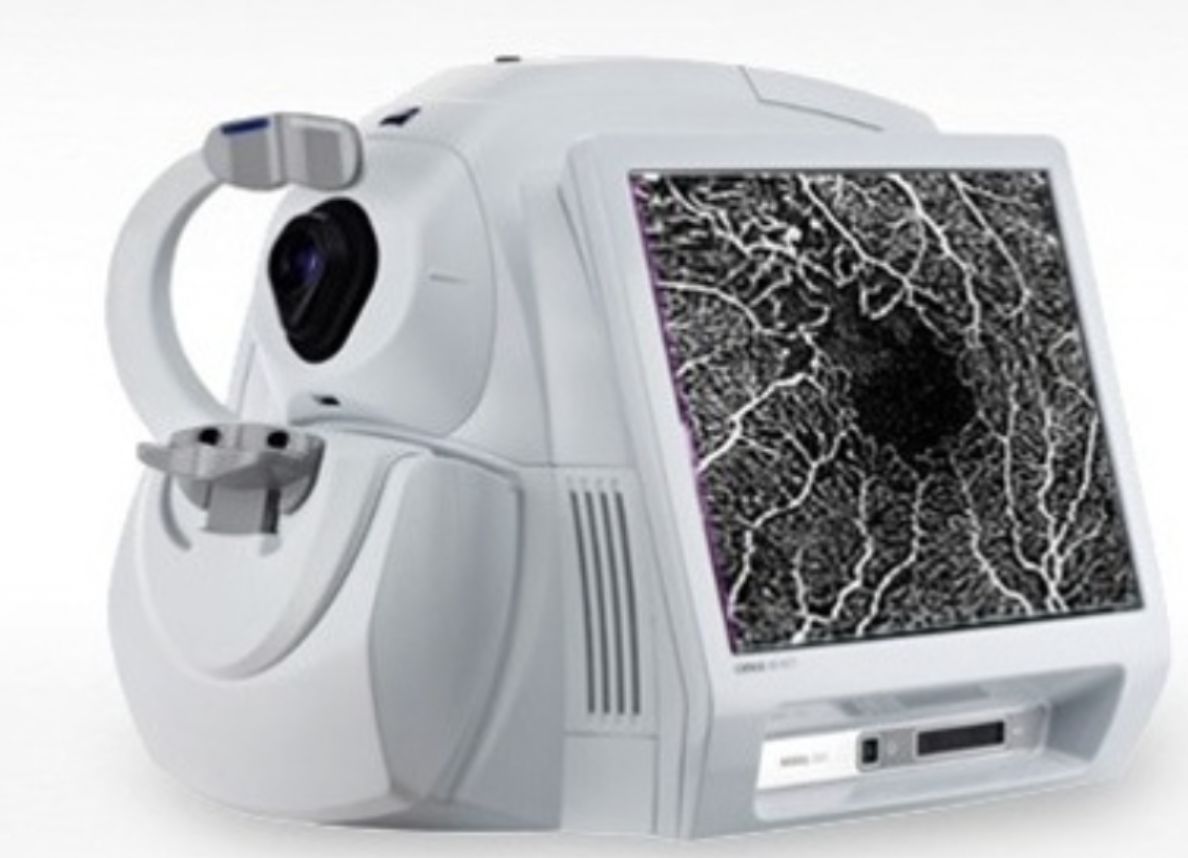
Le diagnostic des stades débutants est réalisé par un ophtalmologiste, à l’examen du fond d’œil, complété par un examen par tomographie en cohérence optique (OCT) et/ou angiographie.
L’OCT (Tomographie par Cohérence Optique) est une technologie avancée qui permet de visualiser les différentes couches cellulaires de la rétine et du nerf optique, comme le ferait un scanner ou une échographie utilisant un faisceau lumineux et non pas des ultra-sons. C’est une technologie non invasive qui repose sur la réflexion des rayons lumineux par les différentes structures tissulaires traversées. C’est devenu un examen incontournable, complémentaire de l’examen clinique, pour le diagnostic et le suivi de différentes pathologies ophtalmologiques, au premier rang desquelles, se trouvent le glaucome, l’hypertonie oculaire, la dégénérescence maculaire liée à l’âge, la rétinopathie diabétique….
Comment est réalisé cet examen ?
Assis devant l’appareil, vous regardez une mire de fixation pendant que le faisceau d’acquisition « photographie » les différentes structures à analyser; cette analyse est ensuite réalisée automatiquement et interprétée par votre ophtalmologiste qui rapprochera les résultats du contexte clinique.
On distingue classiquement la DMLA « sèche », ou atrophique de la DMLA « humide » ou exsudative.
Il existe en réalité de nombreux intermédiaires et au niveau médical, sont répertoriés plusieurs stades évolutifs.
La DMLA atrophique est plus fréquente, classiquement moins rapidement évolutive, sans traitement curatif accessible à l’heure actuelle.
La DMLA exsudative est compliquée de l’apparition de néovaisseaux sous rétiniens responsables de manifestations hémorragiques, exsudatives. Cette forme est plus rare, plus sévère mais on dispose de thérapeutiques efficaces pour en limiter l’évolution péjorative.
Les formes cliniques de DMLA en images :

Les aspects thérapeutiques de la DMLA comportent des règles hygiéno-diététiques :
- Lunettes solaires filtrantes
- Régime alimentaire riche en vitamines anti-oxydantes, graisses poly-insaturées ω3 et DHA…
- Privilégier les fruits et légumes
- Manger des poissons gras
- Utiliser des huiles riches en Omega 3 type huile d’olive, huile de Colza
- Eviter le tabac
La surveillance ophtalmologique est un élément essentiel, de même que l’auto surveillance, ce qui impose une sensibilisation individuelle à ce sujet.
En cas de DMLA atrophique, le traitement est uniquement préventif avec une supplémentation en nutriments et vitamines, et une protection solaire par des verres filtrants.
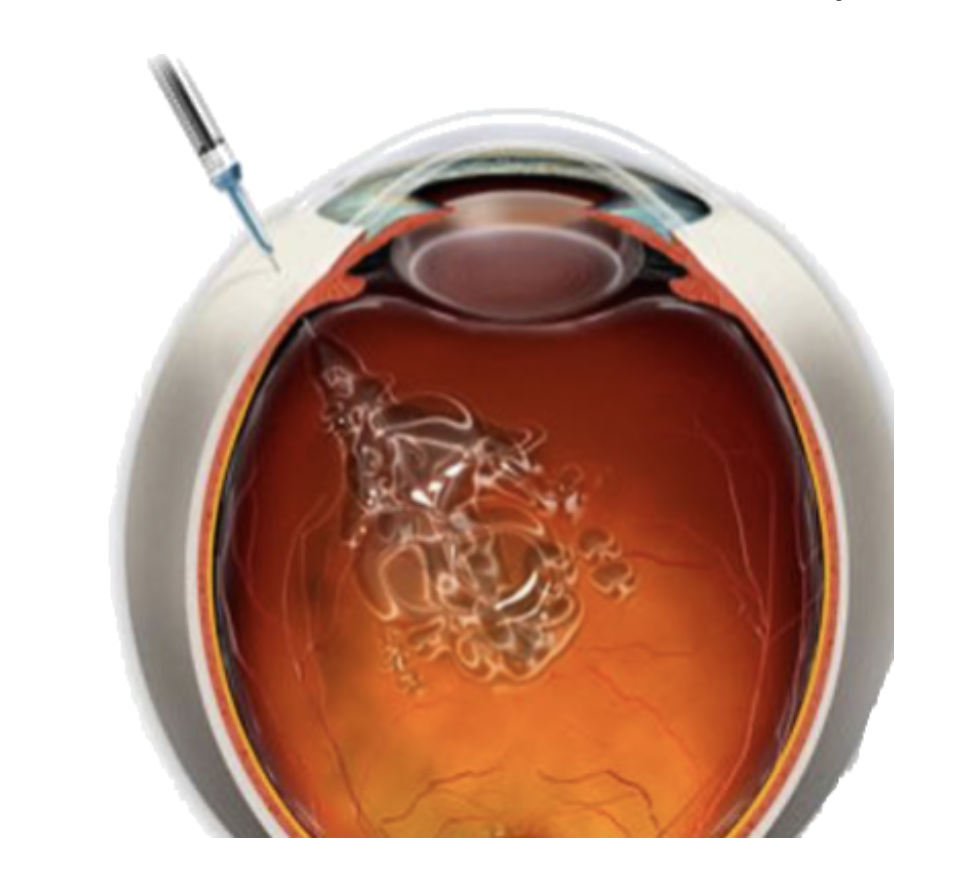
En cas de DMLA exsudative, les protocoles actuels reposent sur l’administration de produits anti-angiogéniques, pour limiter la prolifération des néovaisseaux et leurs complications.
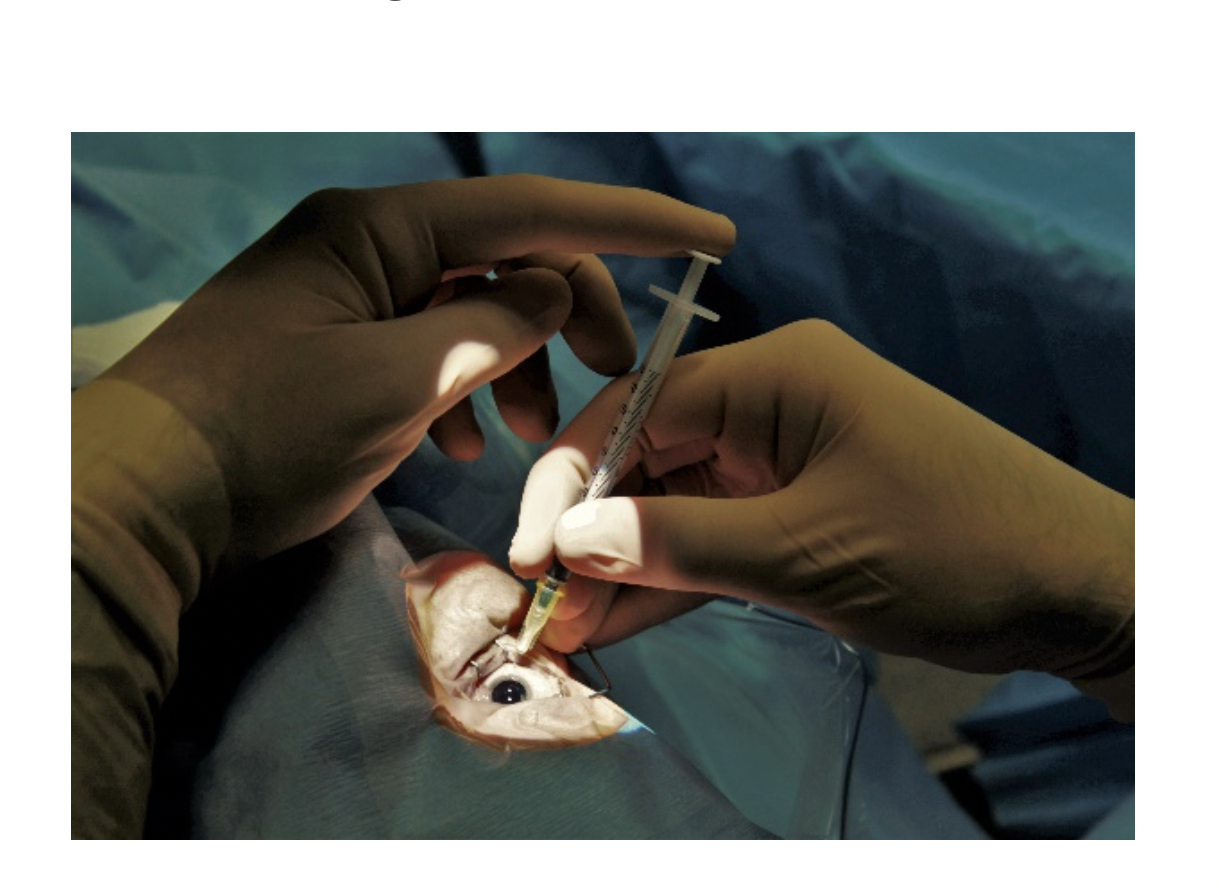
Les traitements anti-angiogéniques sont directement administrés dans l’œil, par des injections intravitréennes, pour empêcher la croissance de vaisseaux sanguins et la progression des lésions. Les traitements sont individualisés et ajustés à la virulence des néovaisseaux concernés, et imposent une surveillance régulière et soutenue.